TRIẾT LÝ CỐT LÕI CỦA KỸ THUẬT MEAW
TRIẾT LÝ CỐT LÕI CỦA KỸ THUẬT MEAW
- MEAW không phải là kỹ thuật dây – mà là hệ thống điều trị toàn diện
👉 MEAW không phải là:
- chỉ là multiloop wire
- hay chỉ là chun dọc
👉 MEAW là:
- một hệ thống điều trị dựa trên kiểm soát mặt phẳng nhai (Occlusal Plane Control)
- kết hợp:
- sinh cơ học
- khớp cắn chức năng
- thích nghi hàm dưới
- yếu tố cơ – thần kinh
Trong tài liệu:
- “Điều trị thành công không chỉ dựa trên làm thẳng răng mà phải hiểu nguyên nhân sai khớp cắn”
- “Sai khớp cắn xương có thể điều trị bằng điều chỉnh yếu tố răng”
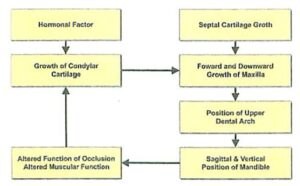
👉 Đây chính là nền tảng của Kim–Sato:
Control dental → modify occlusal plane → reposition mandible → cải thiện skeletal pattern
- Nguyên lý trung tâm: MẶT PHẲNG NHAI (Occlusal Plane)
2.1 POP (Posterior Occlusal Plane) là yếu tố quyết định
- POP = đường nối từ răng 5 → răng 7 hàm dưới
- POP thay đổi theo:
- chiều đứng răng sau
- độ nghiêng gần xa răng sau
2.2 Mối liên hệ với sai khớp cắn
| Kiểu | Đặc điểm |
| Class II | POP dốc |
| Class III | POP phẳng |
👉 Đây là phát hiện cực kỳ quan trọng của Kim (2009)
- Vai trò của chiều đứng phía sau (Posterior Vertical Dimension – PVD)
- Thiếu chiều đứng sau → POP dốc → hàm dưới lùi
- Đủ chiều đứng sau → POP phẳng → hàm dưới ra trước
👉 Đây là bản chất sinh cơ học:
👉 Vertical dimension → quyết định sagittal position của mandibula
- NGUYÊN NHÂN SAI KHỚP CẮN THEO MEAW
- Không phải do răng trước – mà do răng sau
- Cắn hở → trồi răng sau + lún răng trước
- Cắn sâu → lún răng sau + trồi răng trước
👉 Khác biệt với chỉnh nha truyền thống:
- Conventional: tập trung răng cửa
- MEAW: tập trung răng sau
- Bất hài hòa phía sau (Posterior Discrepancy)
Khái niệm cực kỳ quan trọng:
- Thiếu chiều đứng sau
- Nghiêng gần răng sau
- Trồi răng sau
→ dẫn đến:
- lệch mặt phẳng nhai
- lệch đường giữa
- sai khớp cắn phức tạp
- Tương quan 3 chiều (Vertical – Sagittal – Transverse)
👉 Ba chiều liên quan chặt chẽ:
- chiều đứng thay đổi → kéo theo trước sau + ngang
👉 Đây là lý do:
- MEAW luôn điều trị đa chiều
III. HỆ THỐNG CHẨN ĐOÁN ĐẶC TRƯNG MEAW
- ODI (Overbite Depth Indicator)
- <65 → xu hướng cắn hở
- 77 → xu hướng cắn sâu
Ý nghĩa:
- đánh giá chiều đứng
- đánh giá lực cơ nhai
- APDI (Anteroposterior Dysplasia Indicator)
- <77 → Class II
- 85 → Class III
Ý nghĩa:
- đánh giá trước sau
- CF (Combination Factor)
👉 CF = ODI + APDI
- 155 → xương góc thấp (horizontal pattern)
- <150 → xương góc cao (vertical pattern)
Ý nghĩa:
- quyết định:
- khả năng di chuyển răng
- chỉ định nhổ răng
- ổn định sau điều trị
- Ý nghĩa lâm sàng cực kỳ quan trọng
- CF cao → răng di chuyển chậm
- CF thấp → răng di chuyển nhanh
- CF cao → dễ điều trị không nhổ răng
- CF thấp → dễ phải nhổ răng
👉 Đây là logic điều trị MEAW
- CƠ CHẾ SINH CƠ HỌC MEAW
- Tip-back mechanics
- Tip-back → dựng trục răng sau
- giảm nghiêng gần
👉 Vai trò:
- giảm POP dốc
- kiểm soát vertical posterior
- Chun dọc (Vertical elastics)
- chun trước → trồi răng trước
- đồng thời kiểm soát răng sau
👉 Cơ chế:
| Thành phần | Tác dụng |
| Chun dọc | Extrusion anterior |
| Loop MEAW | kiểm soát posterior |
| Tip-back | uprighting |
- Thay đổi mặt phẳng nhai
CCW rotation
- trồi răng sau + lún răng trước
- hàm dưới ra trước
CW rotation
- lún răng sau + trồi răng trước
- hàm dưới lùi
- VAI TRÒ TRUNG TÂM: KIỂM SOÁT POP
- POP dốc gây:
- hàm dưới lùi
- Class II
- cắn hở
- POP phẳng gây:
- hàm dưới ra trước
- Class III
👉 Điều trị MEAW:
- Class II → làm phẳng POP
- Class III → tạo dốc POP
- STRATEGIC LEVELING – TRÁI TIM CỦA MEAW
👉 Không leveling toàn bộ cùng lúc
👉 Mà:
- làm thẳng răng trước trước
- dựng trục răng sau sau
Ý nghĩa:
- giảm nghiêng môi răng cửa
- tạo khoảng
- kiểm soát mặt phẳng nhai
👉 Đây là khác biệt lớn nhất với chỉnh nha hiện đại
VII. CHỈ ĐỊNH MEAW
- Cắn hở trước (open bite)
- chỉ định kinh điển
- hiệu quả cao nếu compliance tốt
- Class II
- POP dốc
- thiếu chiều đứng sau
→ MEAW:
- làm phẳng POP
- đưa hàm dưới ra trước
- Class III
- POP phẳng
→ MEAW:
- tăng độ dốc POP
- Lệch mặt – lệch đường giữa
- do bất đối xứng chiều đứng sau
VIII. SO SÁNH MEAW VS CHỈNH NHA TRUYỀN THỐNG
| Conventional | MEAW |
| Tập trung răng trước | Tập trung răng sau |
| Leveling đồng loạt | Strategic leveling |
| Không kiểm soát OP | Kiểm soát OP |
| Ít quan tâm vertical | Trọng tâm vertical |
| Kết quả dễ tái phát | Ổn định hơn |
- Ý NGHĨA LÂM SÀNG QUAN TRỌNG NHẤT
- Sai khớp cắn là vấn đề CHIỀU ĐỨNG
👉 Không phải chỉ là trước–sau
- Điều trị phải:
- sửa răng sau
- kiểm soát POP
- tái định vị mandibula
- MEAW là cầu nối:
👉 Dental → Skeletal
“MEAW không điều trị răng – mà điều trị hệ thống khớp cắn thông qua kiểm soát mặt phẳng nhai và chiều đứng sau.”
hệ thống hóa ba trường phái chỉnh nha
chính (dây thẳng, Bioprogressive, MEAW), quan điểm về nguyên nhân và chiến lược điều trị sai khớp cắn theo chỉnh nha truyền thống và MEAW.
Với mục đích ngày càng nâng cao chất lượng điều trị, ngành nha khoa đã phát triển theo hướng đi sâu vào các chuyên khoa riêng biệt. Chỉnh hình răng mặt (hay nắn chỉnh răng) là một chuyên khoa sâu trong nha khoa, nhằm mang lại không chỉ một hàm răng đều đặn, một nụ cười đẹp cùng với khuôn mặt hài hòa mà còn phải đảm bảo một hệ thống nhai khỏe mạnh.
Điều trị chỉnh nha hiện nay có nhiều trường phái khác nhau. Chỉnh nha đương đại có ba tượng đài đại diện là Ricketts, Andrews và Sato, đại diện cho ba triết lý và trường phái khác nhau. Trong đó:
– Andrews là cha đẻ của triết lý và trường phái dây thẳng.
– Ricketts phát triển triết lý và trường phái chỉnh nha dựa trên tăng trưởng và chức năng (Bioprogressive) với kỹ thuật chỉnh nha phân đoạn.
– Sato phát triển triết lý động học sọ mặt và chức năng với kỹ thuật dây cung đa loop (MEAW – Multi-Edgewise Arch Wire), tạo nên sự đa dạng hóa trong chỉnh nha đương đại.
1.1. Trường phái dây thẳng (Straight Wire)
Trường phái dây thẳng là một phương pháp chỉnh hình răng được phát triển vào những năm 1970 bởi Rolf Fränkel và Lawrence F. Andrews, sau đó được phổ biến và sử dụng rộng rãi trong ngành nha khoa. Đặc điểm chính của trường phái này là sử dụng các dây cung có hình dạng thẳng và các mắc cài có khe hình vuông để điều chỉnh răng. Các mắc cài được gắn vào mặt ngoài của răng, dây cung luồn qua các khe của mắc cài để tạo lực và di chuyển răng.
Kỹ thuật dây thẳng (còn gọi là kỹ thuật edgewise) là cách tiếp cận phổ biến với nhiều ưu điểm:
– Định vị răng chính xác: Sử dụng mắc cài và dây cung được thiết kế sẵn, cho phép làm đều, xoay, điều chỉnh trục răng chính xác, mang lại kết quả thẩm mỹ và khớp cắn tối ưu.
– Nâng cao hiệu quả điều trị: Đơn giản hóa quy trình, giảm thời gian làm việc trên ghế, giảm số lần hẹn tái khám, cải thiện sự tiện lợi và hài lòng cho bệnh nhân.
– Kiểm soát chuyển động của răng: Mắc cài tích hợp các rãnh, móc và cánh tay điều khiển, cho phép kiểm soát chính xác lực tác động, giảm tác dụng phụ không mong muốn.
– Lập kế hoạch điều trị cá nhân hóa: Bác sĩ có thể lựa chọn và điều chỉnh mắc cài, dây cung dựa trên tình trạng sai khớp cắn cụ thể của từng bệnh nhân.
– Xử lý các trường hợp phức tạp: Kỹ thuật linh hoạt, hiệu quả với hầu hết các ca chỉnh nha, bao gồm sai khớp cắn phức tạp và các trường hợp liên chuyên khoa.
– Sự thoải mái cho bệnh nhân: Mắc cài nhỏ, gọn, dây cung linh hoạt tạo lực nhẹ nhàng, liên tục, giảm cảm giác khó chịu.
– Kết quả ổn định và lâu dài: Nhấn mạnh vào sắp xếp răng và khớp cắn phù hợp, giúp giảm nguy cơ tái phát.
Lưu ý: Sự thành công của kỹ thuật dây thẳng phụ thuộc vào kỹ năng và kinh nghiệm của bác sĩ chỉnh nha. Chẩn đoán, lập kế hoạch và thực hiện đúng là rất quan trọng.
Tuy nhiên, kỹ thuật dây thẳng cũng có một số nhược điểm:
– Phức tạp trong điều chỉnh ban đầu: Đòi hỏi sự chính xác và kỹ thuật cao khi gắn mắc cài và căn chỉnh dây cung.
– Giới hạn trong điều chỉnh chiều hướng di chuyển: Một số trường hợp phức tạp cần sự tùy chỉnh linh hoạt hơn mà kỹ thuật này có thể chưa đáp ứng được.
– Tác động lên cấu trúc xương và mô mềm: Có thể gây đau và viêm nhiễm tạm thời.
– Yêu cầu kiến thức và kỹ năng chuyên môn cao: Đòi hỏi bác sĩ phải được đào tạo bài bản.
– Khả năng răng di chuyển ngoài ý muốn: Cần quan sát và điều chỉnh kịp thời.
– Chi phí: Trong một số trường hợp, chi phí có thể cao hơn do sử dụng mắc cài, dây cung chất lượng cao và công nghệ tiên tiến.
Việc hiểu rõ các ưu, nhược điểm cũng như trình độ của bác sĩ là rất quan trọng để đưa ra quyết định điều trị phù hợp.
1.2. Trường phái Bioprogressive
Trường phái Bioprogressive do Ricketts phát triển với tư tưởng chủ đạo là lập kế hoạch điều trị dựa trên dự đoán tăng trưởng và điều trị theo nguyên tắc phân đoạn (chia cung răng thành các phân đoạn khác nhau để xử lý các vấn đề độc lập). Phương pháp này đặc biệt hiệu quả trên bệnh nhân đang trong giai đoạn tăng trưởng, tập trung vào sự phát triển hài hòa của hàm mặt và hệ răng sau.
Các yếu tố như mọc răng, tăng trưởng xương và tương tác giữa các thành phần cơ xương mặt ảnh hưởng đến sự phát triển của xương hàm – cơ chế được gọi là “động lực xương” hay “ý thức xương”. Khi răng chịu áp lực trong quá trình nhai và di chuyển, nó kích thích sự tăng trưởng và thay đổi của xương xung quanh. Ví dụ, chen chúc răng gây áp lực lên xương hàm, kích thích xương thay đổi hình dạng để tạo không gian; ngược lại, vùng không có răng có thể bị mất xương.
Do vậy, điều trị chỉnh nha cần xem xét không chỉ răng mà còn toàn bộ hệ thống cơ xương mặt, đảm bảo sự cân bằng và hài hòa. Các yếu tố như thói quen mút tay, dùng ty giả cũng cần được nhận biết và xử lý.
Đặc điểm chính của trường phái Bioprogressive:
– Tư duy toàn diện: Coi răng hàm là một phần của hệ thống cơ xương mặt.
– Định vị chính xác: Xác định chính xác các điểm quan trọng trên răng, xương và mô mềm.
– Cơ chế biến đổi tối ưu: Sử dụng khí cụ nhẹ nhàng (dây cung, mắc cài nhẹ) để di chuyển răng và hàm mặt hiệu quả.
– Phát triển tự nhiên: Hướng đến sự phát triển tự nhiên của hàm mặt và răng, cải thiện cân bằng cơ xương và thẩm mỹ.
– Độ ổn định đặc biệt được quan tâm: Duy trì kết quả lâu dài sau điều trị.
Sự thành công của trường phái này cũng phụ thuộc vào kỹ năng và kinh nghiệm của bác sĩ cũng như tình trạng ban đầu của bệnh nhân.
(Nguồn: https://en.wikipedia.org/wiki/Robert_M._Ricketts)
Tiểu sử bác sĩ Robert M. Ricketts (1920–2003)
– Sinh ra tại Kokomo, bang Indiana, trong một gia đình nghèo.
– Lấy bằng nha khoa tại Trường Nha khoa Đại học Indiana năm 1945, phục vụ trong Hải quân Hoa Kỳ hai năm, sau đó học chỉnh nha tại Đại học Illinois dưới sự hướng dẫn của Tiến sĩ Allan G. Brodie, nhận bằng thạc sĩ năm 1947.
– Từng là giáo sư tại nhiều trường đại học danh tiếng (Loma Linda, Illinois, Nam California), là thành viên của 17 hiệp hội chuyên nghiệp, giảng hơn 100 bài giảng toàn cầu.
– Năm 1981, thành lập Viện Giáo dục Tiến bộ Sinh học Hoa Kỳ.
– Nghỉ hưu năm 72 tuổi, qua đời năm 2003 tại Scottsdale, Arizona.
Đóng góp chính cho chỉnh nha:
- Khe mắc cài dây thẳng đầu tiên với rãnh 0,018 inch (1970).
- Phân tích đo phim sọ theo tuổi, giới tính và chủng tộc.
- Hệ thống đo phim sọ dự kiến kết quả điều trị và sự phát triển xương hàm (cùng Carl F. Gugino).
- Dạng cung răng pentamorphine (5 dạng cung răng khác nhau).
- Xắp xếp chân răng định lượng lực di chuyển răng trong 3 mặt phẳng.
- Cung tiện ích (phân đoạn) của Ricketts.
- Phân tích cephalometric trên máy tính.
- Triết lý bioprogressive (cùng Carl Gugino và Ruel Bench).
Triết lý Bioprogressive gồm hơn 100 nguyên tắc chia thành bốn khoa học: Xã hội, Sinh học, Lâm sàng và Cơ học. Một số nguyên tắc chính: sử dụng Mục tiêu Điều trị Trực quan (VTO), kiểm soát torque, neo giữ cơ và xương vỏ, lực thích hợp trong 3 chiều, điều trị quá mức để chống tái phát, sử dụng khí cụ chế tạo sẵn.
Morganics: Ricketts là người đầu tiên ở Hoa Kỳ kê đơn chế độ ăn cho bệnh nhân chỉnh nha, sau đó phát triển thực phẩm bổ sung dinh dưỡng Morganics và thành lập công ty Morganics (1993).
1.3. Chỉnh nha chức năng với dây cung đa loop (MEAW)
MEAW (Multi Loop Edgewise Archwire) là kỹ thuật sử dụng dây cung đa loop để điều trị những ca phức tạp. Dây cung được thiết kế riêng cho từng bệnh nhân, có các loop được kích hoạt tương ứng với từng răng, giúp các răng di chuyển đồng thời theo mong muốn.
– Năm 1967, Young H. Kim đưa ra triết lý dựa trên những cân nhắc nhân chủng học liên quan đến chiều thẳng đứng của sọ mặt. Kỹ thuật MEAW ban đầu được thiết kế để điều trị cắn hở, sau đó nhanh chóng được sử dụng cho nhiều loại sai khớp cắn khác.
– Bác sĩ người Nhật Sadao Sato, một bậc thầy về khớp cắn học thế giới, đã tiếp thu và phổ biến rộng rãi kỹ thuật MEAW tại Nhật Bản, kết hợp triết lý khớp cắn chức năng và chỉnh nha. Theo Sato, hầu hết sai khớp cắn đều bắt nguồn từ sự bất hài hòa trong quá trình thay răng và phát triển xương của toàn bộ hệ thống sọ mặt, do đó mục tiêu điều trị là loại bỏ nguyên nhân và đưa khớp cắn về trạng thái cân bằng, ổn định.
– Trường phái MEAW lấy nguyên lý động học sọ mặt làm nền tảng, trong đó chen chúc răng sau và thay đổi mặt phẳng nhai được đánh giá là yếu tố quan trọng trong sinh bệnh học các lệch lạc răng mặt. Điều chỉnh mặt phẳng nhai là chìa khóa để đảo ngược quá trình phát triển của tình trạng lệch lạc.
– Kỹ thuật này có nhiều ưu điểm trong các trường hợp khó như sai khớp cắn hạng III, lệch hàm sang bên, cắn hở và rối loạn khớp thái dương hàm – những trường hợp mà hai trường phái trên có thể không giải quyết hiệu quả.
– MEAW đòi hỏi bác sĩ không chỉ hiểu biết về chỉnh nha mà còn rất am hiểu về khớp cắn. Ngày nay, kỹ thuật này ngày càng được thực hành rộng rãi, tuy mới chỉ phổ biến ở châu Á, với hiệu quả tuyệt vời cho nhiều loại sai khớp cắn.
Các triết lý chỉnh nha đáng chú ý khác:
– Dây cung thẳng vi sai (Thomas Manfredi): Tập trung vào chuyển động từng răng trong dây cung liên tục, điều chỉnh mô-men xoắn và góc tùy chỉnh.
– Chỉnh nha chức năng (chỉnh hình): Điều chỉnh mất cân đối cơ và xương mặt, sử dụng khí cụ chức năng kích thích mô hình tăng trưởng.
– Chỉnh nha thẩm mỹ: Nâng cao tính thẩm mỹ của răng và nụ cười (liên kết, màu sắc, hình dạng, tỷ lệ).
– Chỉnh nha dự phòng (can thiệp sớm): Giải quyết các vấn đề lệch lạc ở trẻ nhỏ, giảm nhu cầu điều trị rộng rãi sau này.
Các triết lý này không loại trừ nhau; nhiều bác sĩ tích hợp các nguyên tắc từ nhiều trường phái dựa trên nhu cầu cụ thể của từng bệnh nhân.
- Quan điểm về sai khớp cắn của chỉnh nha truyền thống và MEAW
2.1. Chỉnh nha truyền thống
Chỉnh nha truyền thống cho rằng sai khớp cắn chủ yếu do yếu tố di truyền gây ra. Sai khớp cắn hạng III chịu ảnh hưởng lớn bởi gen; trong những trường hợp này, phối hợp phẫu thuật chỉnh hình với điều trị chỉnh nha là cần thiết để nâng cao thẩm mỹ và cải thiện khớp cắn. Điều trị chỉnh nha ngụy trang là không thể tránh khỏi nếu không kết hợp phẫu thuật.
Yếu tố răng miệng được dùng để so sánh sự mọc quá mức của răng và vùng tăng trưởng lồi cầu. Tăng trưởng bình thường đạt được khi khối lượng tăng trưởng vùng trước (tổng tốc độ tăng trưởng xương hàm trên, răng hàm trên, răng hàm dưới, xương hàm dưới) và vùng sau (tổng tốc độ phát triển lồi cầu và hõm khớp) phát triển đồng đều theo tỉ lệ dọc trục Y (S-Gn).
Theo quan điểm này:
– Nếu tăng trưởng phía trước tăng do răng hàm hàm trên mọc quá mức → hàm dưới xoay xuống dưới và ra sau → sai khớp cắn hạng II.
– Nếu răng hàm hàm trên mọc không đủ chiều cao → hàm dưới xoay lên trên và ra trước → sai khớp cắn hạng III.
Do đó, trong chỉnh nha truyền thống, headgear kéo cao hoặc miniscrew được dùng để đánh lún răng hàm hàm trên ở sai khớp cắn hạng II; và làm trồi răng hàm hàm trên để tạo chuyển động xoay hàm dưới xuống dưới và ra sau ở sai khớp cắn hạng III.
2.2. Chỉnh nha MEAW
(Dịch các chú thích hình ảnh từ tiếng Anh sang tiếng Việt dựa trên tài liệu tham khảo “The Masticatory Organ” của Sadao Sato)
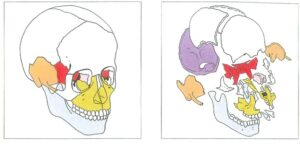
– Hình 1a, 1b: Cấu trúc phức hợp sọ mặt. Hộp sọ gồm nhiều xương phức tạp tạo thành vỏ xương rỗng chứa não và các cơ quan cảm giác, là nền tảng cho răng và cơ nhai. Ở giai đoạn tăng trưởng, các xương ở trạng thái linh hoạt và có mối tương quan năng động. Các thành phần có khả năng thích ứng với chức năng của sọ. Sọ là khung cấu trúc cho giai đoạn đầu của hệ tiêu hóa và cơ quan nhai. Sự cân bằng chức năng của xương sọ mặt chịu ảnh hưởng bởi các chức năng khớp cắn như nhai, thở, nói, nghiến chặt và nghiến răng.
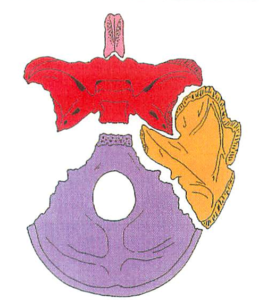
– Hình 1L: Kết nối xương đường giữa và xương thái dương hai bên. Xương đường giữa của sọ thực hiện chuyển động gấp và duỗi. Hai xương đường giữa (cánh lớn xương bướm và xương chẩm) khớp với phần đá xương thái dương. Phần kéo dài đá này hoạt động như trục xoay (trục đá-thái dương) trong các hoạt động vận động.
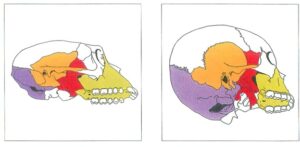
– Hình 2a, 2b: Cấu trúc sọ người và linh trưởng. Sự kết nối xương Chẩm – Bướm – Lá mía – Hàm trên ở sọ linh trưởng (a) có kích thước trước-sau dài hơn ở người (b). Sọ người cho thấy sự giãn nở hộp sọ thần kinh và giảm sô hàm mặt. Vị trí lỗ lớn thay đổi do hiệu ứng thẳng đứng của sọ và tăng kích thước não. Hậu quả là sọ người phát triển rộng và thẳng đứng hơn sọ linh trưởng.
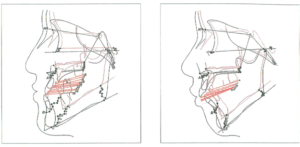
– Hình 21a, 21b: Mô hình tăng trưởng dọc của khung hàm trong các trường hợp sai khớp cắn hạng III xương (a) và hạng II cắn hở (b). Sự thay đổi mặt phẳng nhai liên quan không chỉ đến tư thế xương hàm dưới mà còn với trạng thái động của nền sọ.
– Hình 3a, 3b: So sánh sơ đồ đo sọ đồ của người và linh trưởng. Khác với người, linh trưởng có góc nền sọ (N-S-Ba) lớn với lỗ lớn nằm sau và xương lá mía cùng xương hàm trên dịch chuyển ra trước. Mặt người hiện đại có xu hướng xoay ra sau và xuống dưới bên dưới hộp sọ não, với não phát triển trên đỉnh bộ xương mặt. Nền sọ người nằm giữa mặt và não có độ gấp mục tiêu, do đó làm giảm mức độ gấp (N-S-Ba) so với linh trưởng.
– Hình 4: Chồng hình sơ đồ đo sọ đồ của người hiện đại và linh trưởng. Sự chồng hình này chỉ ra độ gấp góc nền sọ liên quan đến thay đổi bộ xương sọ mặt. Giảm góc nền sọ ảnh hưởng lớn đến đường nét mặt và hướng tăng trưởng của phức hợp hàm trên.
– Hình 5: Sự thẳng đứng hóa xương sọ mặt trong quá trình tăng trưởng và phát triển cá thể. Khi xương sọ mặt tăng kích thước theo chiều thẳng đứng nhiều hơn chiều trước-sau, bộ mặt của người hiện đại tạo ra nhu cầu thích nghi chức năng của hàm dưới để phù hợp với hai hàm răng.
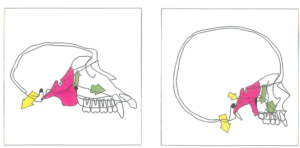
– Hình 6a, 6b: Sự thích nghi của khớp cắn với tăng trưởng thẳng đứng của bộ xương mặt. Tăng trưởng thẳng đứng của xương sọ mặt ở người tạo ra cắn hở trước (a); phức hợp hàm trên dịch chuyển xuống dưới, dẫn đến tiếp xúc sau của răng hai hàm (hiệu ứng nêm). Chức năng của các cơ vòng miệng (cơ vòng miệng, cơ cằm, cơ nâng và hạ góc miệng, cơ mút) bao gồm đóng hàm và giúp hàm dưới thích nghi bằng chuyển động xoay để phù hợp với bề mặt khớp cắn hai hàm (b). Bệnh nhân có hoạt động cơ vòng miệng yếu sẽ phát triển cắn hở trước do hàm dưới không thể thích nghi qua xoay.
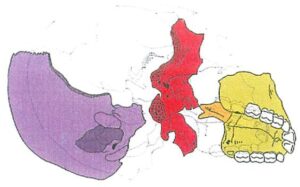
– Hình 7: Kết nối sọ mặt của các xương Chẩm – Bướm – Lá mía – Hàm trên. Xương bướm nằm ở trung tâm sọ, kết nối với các xương đường giữa khác (xương chẩm, xương sàng, xương lá mía). Nó kết nối trực tiếp với xương hàm trên qua xương lá mía và xương khẩu cái. Xương bướm cũng kết nối với xương chẩm bằng một khớp sụn (khớp bướm – chẩm), có chuyển động năng động trong quá trình phát triển khớp cắn. Chuyển động năng động của nền sọ được truyền đến xương hàm trên qua xương lá mía.
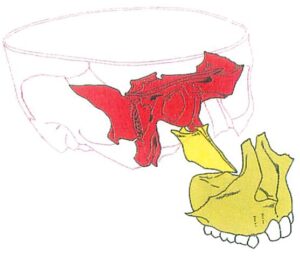
– Hình 10: Kết nối năng động của các xương Bướm – Lá mía – Hàm trên. Xương lá mía đóng vai trò quan trọng trong việc truyền chuyển động sọ đến xương hàm trên. Do đó, chuyển động của nền sọ ảnh hưởng đến sự dịch chuyển xương hàm trên.
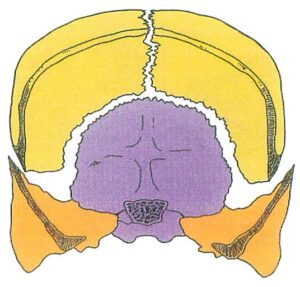
– Hình 12: Động học của đường khớp thái dương – đỉnh. Đường khớp dài vát của xương thái dương và xương đỉnh có khả năng trượt. Các chuyển động qua lại của đường khớp từ lực bên ngoài tự điều chỉnh để cân bằng xương sọ. Sự hiện diện của sai khớp cắn sẽ phá vỡ khớp thái dương hàm, dẫn đến lệch hàm dưới, từ đó gây biến dạng xương thái dương.
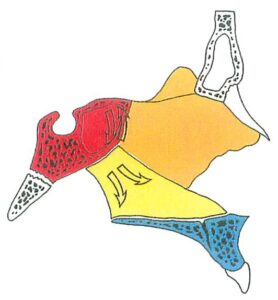
– Hình 13: Kết nối theo chiều trước-sau của các xương Chẩm – Bướm – Lá mía – Hàm trên. Chuyển động gấp – duỗi của nền sọ ảnh hưởng đến hướng dịch chuyển của xương hàm trên, tiếp theo là tăng trưởng đường khớp.
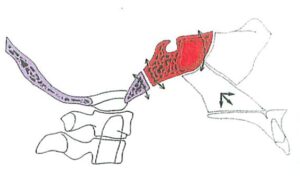
– Hình 14a, 14b, 14c: Biểu hiện theo chiều trước-sau của mối quan hệ giữa chuyển động nền sọ và dịch chuyển phức hợp hàm trên. Gấp nền sọ gây kéo dài theo chiều dọc của xương hàm trên, trong khi duỗi gây xoay ra trước của phức hợp hàm trên.
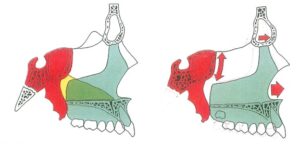
– Hình 15a-15d: Các loại dịch chuyển xương hàm trên khác nhau. Có 3 loại: (b) tịnh tiến, (c) kéo dài theo chiều dọc, (d) xoay ra trước. Sự khác biệt liên quan chặt chẽ với tăng trưởng và chuyển động sọ. Tăng nền sọ trước gây dịch chuyển tịnh tiến; gấp nền sọ gây kéo dài dọc; duỗi gây xoay trước (nghiêng khẩu cái lên-trước trên sọ đồ).
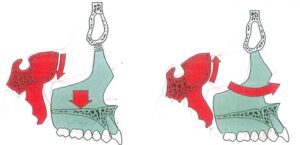
– Hình 16: Tăng trưởng hàm trên và mọc răng sau. Hầu hết tăng trưởng chiều trước-sau của hàm trên đến từ sự đối kháng xương từ phía sau lồi củ hàm trên. Tăng trưởng đối kháng ban đầu tại lồi củ xuất hiện cùng với tịnh tiến ra trước của phức hợp hàm trên. Thiếu tịnh tiến hàm trên gây khó khăn trong việc tạo không gian mọc cho răng cối sau, tạo ra sự thiếu hụt không gian sau.
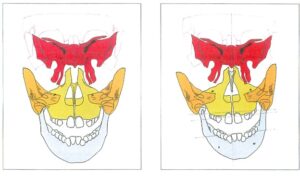
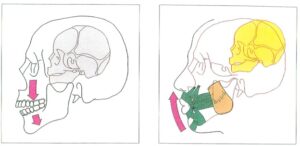
– Hình 17a, 17b: Hình chiếu trước của phức hợp sọ mặt. Kết nối và tư thế của xương bướm, xương thái dương, xương lá mía, xương hàm trên và xương hàm dưới có mối tương quan mật thiết với chức năng động của khớp cắn (a). Mọc quá mức một bên của răng sau tạo ra cản trở phía sau và gây lệch hàm dưới sang bên. Do đó, bệnh nhân phát triển sự mất cân bằng đối xứng của phức hợp sọ mặt (b).
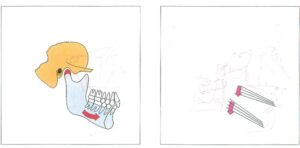
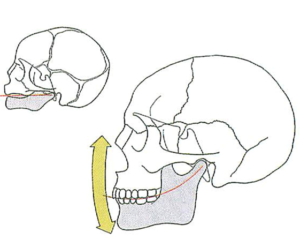
– Hình 18a, 18b: Chức năng khớp cắn và tăng trưởng xương hàm dưới. Ở bộ xương mặt đang tăng trưởng, khả năng thích nghi chủ yếu nằm ở chức năng của răng và thứ yếu ở các đường khớp và lồi cầu. Tăng trưởng tầng mặt dưới được hướng dẫn bởi chức năng khớp cắn, sau đó là tăng trưởng lồi cầu thứ phát. Do đó, sự thay đổi ba chiều của mặt phẳng nhai là yếu tố cực kỳ quan trọng quyết định sự phát triển của khuôn mặt (a). Làm phẳng mặt phẳng nhai hàm trên giúp hàm dưới thích nghi xoay, đồng thời làm giảm góc mặt phẳng hàm dưới (b).
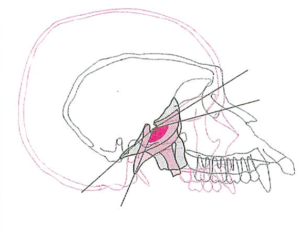
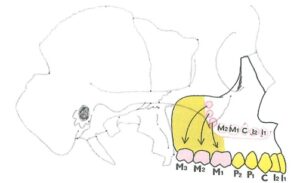
– Hình 19: Phân tích khung hàm của tầng mặt dưới. Mặt phẳng khẩu cái (PP), mặt phẳng hàm dưới (MP), mặt phẳng nhai hàm trên (OP) và mặt phẳng AB được sử dụng để đánh giá cấu trúc tầng mặt dưới. Mặt phẳng Frankfurt (FH) được dùng làm đường tham chiếu sọ.
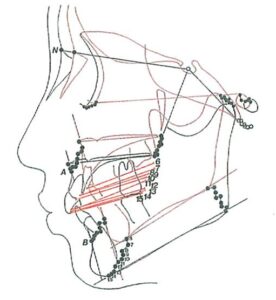
– Hình 20: Thay đổi theo chiều dọc của khung hàm ở đối tượng tăng trưởng bình thường. Mô hình tăng trưởng xương hàm dưới liên quan chặt chẽ đến thay đổi vị trí không gian và độ nghiêng của mặt phẳng nhai hàm trên.
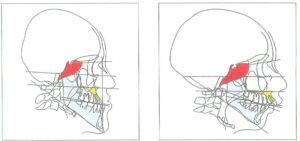
– Hình 22a, 22b: Hai người trưởng thành với sai khớp cắn hạng III xương (a) và hạng II xương (b). Có sự khác biệt về chiều dài và góc nền sọ, vị trí và độ nghiêng mặt phẳng nhai, vị trí và tư thế xương hàm trên/dưới, và chiều cao răng – ổ răng theo chiều dọc.
Bác sĩ chỉnh nha MEAW tin rằng:
– Phần lớn sai khớp cắn là do yếu tố môi trường (như vị trí lưỡi thấp) hơn là di truyền.
– Các yếu tố răng miệng (răng mọc quá mức hoặc không đủ) có thể dẫn đến sai khớp cắn hạng II hoặc III do thay đổi kích thước dọc phía sau, liên quan mật thiết với tăng trưởng khung xương hàm mặt.
– Về phát triển bình thường, mặt phẳng nhai được làm phẳng nhờ chuyển động xuống dưới của răng sau hàm trên và tăng chiều cao tầng mặt sau (LPFH); mặt phẳng hàm dưới cũng phẳng, hàm dưới di chuyển ra trước, góc giữa AB và OP được duy trì là 1 góc vuông.
– Sai khớp cắn hạng II xảy ra nếu xương hàm dưới phát triển ra trước không đủ do giảm kích thước dọc phía sau; ngược lại, nếu kích thước dọc phía sau tăng, hàm dưới định vị ra trước quá mức tạo thành sai khớp cắn hạng III.
– Với cùng mức độ mọc quá mức của răng hàm hàm trên, có thể hình thành sai khớp cắn hạng II (hàm dưới lùi) hoặc hạng III (hàm dưới phát triển ra trước nếu kích thước dọc phía sau tăng do trồi răng hàm hàm trên và kích thước dọc phía trước giảm).
– Cắn hở hình thành khi xương hàm dưới xoay ra sau do răng sau hàm trên mọc quá mức, nghĩa là mặt phẳng nhai hàm trên phẳng nhưng mặt phẳng nhai hàm dưới rất dốc.
– Do đó, trong chỉnh nha MEAW, sai khớp cắn hạng III và cắn hở có nguyên nhân xương, nhưng có thể gây ra bởi nguyên nhân răng và yếu tố môi trường bên cạnh yếu tố di truyền.
- Quan điểm về điều trị sai khớp cắn của chỉnh nha truyền thống và MEAW
3.1. Chỉnh nha truyền thống
Mục tiêu chính là điều trị triệu chứng hiện tại.
3.1.1. Sai khớp cắn hạng II
Nguyên nhân:
- Hàm trên nhô trước, hàm dưới bình thường.
- Hàm trên bình thường, hàm dưới lùi.
- Hàm trên nhô trước, hàm dưới lùi.
- Xương hai hàm bình thường, nhưng sai khớp cắn do độ nghiêng răng trước hai hàm khác biệt.
Kế hoạch điều trị tổng quát:
– Kích thích xương hàm dưới tăng trưởng ra trước (nếu hàm dưới lùi).
– Ức chế tăng trưởng xương hàm trên và kéo lui xương hàm trên.
– Di xa răng hàm hàm trên.
– Kéo lùi nhóm răng trước hàm trên.
– Di chuyển nhóm răng trước hàm dưới ra trước.
3.1.2. Sai khớp cắn hạng III
Nguyên nhân:
- Xương hàm trên bình thường, xương hàm dưới nhô.
- Xương hàm trên lùi, xương hàm dưới bình thường.
- Xương hàm trên lùi, xương hàm dưới nhô.
- Xương hai hàm bình thường, sai khớp cắn do độ nghiêng răng trước hai hàm khác biệt.
Kế hoạch điều trị tổng quát:
– Kích thích xương hàm trên tăng trưởng ra trước (nếu hàm trên lùi).
– Ức chế tăng trưởng xương hàm dưới và kéo lui xương hàm dưới.
– Di xa răng hàm hàm dưới.
– Kéo lùi nhóm răng trước hàm dưới.
– Di chuyển nhóm răng trước hàm trên ra trước.
3.2. Chỉnh nha MEAW
Theo nghiên cứu của Kim và cộng sự (2006), sai khớp cắn hạng II bắt đầu từ 7–8 tuổi (giai đoạn Hellman IIIB) do mọc răng hàm số 6 hàm dưới, mặt phẳng nhai phía sau dốc, thiếu kích thước dọc gây xoay hàm dưới ra sau. Ở sai khớp cắn hạng III, khi răng vĩnh viễn mọc hoàn chỉnh sau 12 tuổi, mặt phẳng nhai phía sau phẳng do mọc quá mức răng sau hàm trên và tăng kích thước dọc phía sau.
– Sai khớp cắn hạng II kèm xương hàm trên nhô: Mặt phẳng nhai phẳng do trồi răng sau hàm trên.
– Sai khớp cắn hạng III kèm xương hàm dưới nhô: Kích thước dọc phía sau tăng do trồi răng hàm hàm trên, định vị hàm dưới ra trước quá mức, kích thước dọc phía trước giảm, tạo mặt phẳng nhai hàm trên phẳng và mặt phẳng nhai phía sau phẳng. Nếu xương hàm trên lùi, mặt phẳng khẩu cái nghiêng xuống dưới phía trước (giá trị dương), nhưng trồi răng hàm hàm trên làm phẳng mặt phẳng nhai hàm trên.
3.2.1. Nguyên nhân và chiến lược điều trị cắn hở
- Răng sau hàm trên mọc trồi quá mức → Đánh lún răng sau hàm trên.
- Mặt phẳng nhai hàm trên (UOP) phẳng → Làm dốc UOP.
- Xương hàm dưới xoay ra sau → Xoay xương hàm dưới ra trước.
- Mặt phẳng nhai phía sau (POP) dốc → Làm phẳng POP.
- Bất hài hòa cung răng hai hàm → Tạo sự hài hòa cung răng hai hàm.
3.2.2. Nguyên nhân và chiến lược điều trị sai khớp cắn hạng III
- Răng sau hàm trên mọc trồi quá mức → Đánh lún răng sau hàm trên.
- UOP phẳng → Làm dốc UOP.
- Xương hàm dưới xoay ra trước và lên trên (giảm AVD) → Xoay xương hàm dưới xuống dưới và ra sau.
- POP phẳng → Làm dốc POP.
- Bất hài hòa cung răng hai hàm → Tạo sự hài hòa cung răng hai hàm.
3.2.3. Nguyên nhân và chiến lược điều trị sai khớp cắn hạng II
- Răng hàm hàm dưới mọc trồi quá mức → Đánh lún răng hàm hàm dưới.
- Giảm kích thước dọc phía sau (PVD) → Làm tăng PVD.
- POP dốc → Làm phẳng POP.
- Bất hài hòa cung răng hai hàm → Tạo sự hài hòa cung răng hai hàm.
3.2.4. Nguyên nhân và chiến lược điều trị cắn sâu
- Răng trước hàm trên mọc trồi quá mức → Đánh lún răng trước hàm trên.
- UOP dốc → Làm phẳng UOP.
- Giảm kích thước dọc phía trước (AVD) → Làm tăng AVD.
- Bất hài hòa cung răng hai hàm → Tạo sự hài hòa cung răng hai hàm.
3.2.5. Nguyên nhân và chiến lược điều trị lệch đường giữa
- Khác biệt PVD bên trái và phải → Cân bằng PVD hai bên.
- Khác biệt POP bên trái và phải → Duy trì cân bằng POP hai bên.
- Bất hài hòa hình dạng cung răng hai hàm → Tạo sự hài hòa hình dạng cung răng hai hàm.
- Khác biệt torque răng sau hai bên → Kiểm soát torque và cân bằng răng sau hai bên.

